Нам так жити. МОЗ пояснив, як мінятиме “первинку” вже наступного року
З січня 2017-ого року відбудуться зміни у фінансуванні первинної ланки медицини – людина може обрати собі лікаря, а держава платитиме йому за лікування хворого по чіткому тарифові та за коефіцієнтами.
Про це розповіли в.о. міністра охорони здоров’я Уляна Супрун та заступник міністра Павло Ковтонюк під час зустрічі з громадськими організаціями та експертами у четвер.

“Українська правда. Життя” наводить основні тези з виступів та плани реформування системи охорони здоров’я.
Отже, з 1 січня 2017 року в Україні почне розгортатися страхова модель медицини. Пацієнти матимуть пакет гарантованих медичних послуг, зможуть обирати лікаря та заклади, у яких лікуватимуться.
Як пояснив Павло Ковтонюк, ВООЗ дає підказку: що має робити держава для своїх громадян в охороні здоров’я.
Забезпечити таку систему, аби якісні медичні послуги (а вони залежать від рівня підготовки лікаря та наявності міжнародних протоколів лікування) були надані тоді, коли людина цього потребує.
Це залежить від мережі лікарень і того, чи є в цих медзакладах все необхідне для надання цієї самої допомоги.
При цьому лікування не має призводити до фінансової катастрофи людей.
“Серед усіх причин, через яку люди падають за межу бідності в Україні, витрати на медицину займають перше місце. Чому так відбувається? Бо коли люди потрапляють в лікарні, змушені витрачати гроші на медицину – зі своїх кишень”, – пояснив Ковтонюк.
За статистикою з усіх витрат на медицину – тільки половину несе держава, іншу половину сплачують громадяни.
 |
| МОЗ розробить стандарт, який визначатиме первинну ланку. Але лікарі вже відомі – педіатр, терапевт та сімейний лікар. Фото andresr/Depositphotos |
Загалом у світі всі системи охорони здоров’я тримаються на трьох пунктах:
1.Як кошти збираються.
2. Де кошти акумулюються.
3. Як здійснюється оплата за послуги.
У світі є десятки моделей, де ці три пункти реалізовані у певних модифікаціях.
За винятком радянської системи – у ній немає третього пункту “оплата за послугу”, адже у нашій країні кошти йдуть просто на утримання наявних медзакладів. В Україні кошти збираються з податків (пункт 1 реалізовано), акумулюються в бюджеті (пункт 2 – теж існує).
Стосовно першого пункту “як кошти збираються”, то у різних країнах є багато варіацій.
Наприклад, коли люди отримують медичну страховку під час роботи. Її придумав німець Отто фон Бісмарк, аби стимулювати громадян йти на роботу.
Є ще інша модель: коли працівник сам несе свої гроші у приватну страхову компанію. Цю модель використовують Ізраїль, Нідерланди, частково США (по всій країні є відмінності між різними штатами).
Третя модель передбачає, що люди платять податки і вже з цієї суми певна агенція оплачує медичні послуги. Така модель працює у Великій Британії, Канаді та скандинавських країнах.
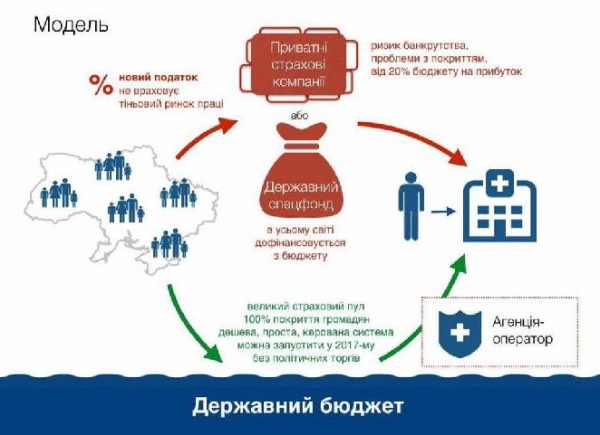
Проаналізувавши всі моделі, український МОЗ вирішив зупинитись на третій моделі – у такому випадку не потрібно ані впроваджувати додаткові податки, ані створювати окремий позабюджетний фонд, ані прив’язувати медичні послуги до “білих зарплат” – гроші на медицину акумулюються в бюджеті так, як і раніше.
Обмежувати доступ громадян, які не працевлаштовані, МОЗ не захотів.
Як і передавати повністю функції Агенції приватним страховим компаніям – у них є серйозна проблема з охопленням, тоді як важливе 100% покриття меддопомогою.
 |
| У 2017 році ця модель має запрацювати на первинній ланці |
У 2017 році ця модель має запрацювати на первинній ланці. При цьому має з’явитись Агенція, яка буде перераховувати кошти за лікування та контролювати результат надання медичної послуги.
Вона виконуватиме технічну функцію розподілу коштів з бюджету напряму до надавача медичних послуг – педіатра, терапевта й сімейного лікаря.
Раніше в інтерв’ю “Українській правді. Життя” експерт ВООЗ наводила ще один варіант розподілу таких грошей через окремий фонд, в якому акумулюються кошти на лікування людей.
Водночас МОЗ вирішив не використовувати цю модель через високі ризики корупції. Зрештою, в руках такого фонду буде зосереджено мільярдні суми з Держбюджету.
 |
| МОЗ пояснив, як мінятиме “первинку” вже наступного року |
Міністерство охорони здоров’я подало роз’яснення у питаннях-відповідях з виступу. Ми наводимо їх для кращого розуміння реформи і продовжуємо уважно стежити за планами та їх реалізацією новою командою.
Де закінчується первинна ланка медичної допомоги та починається вторинна?
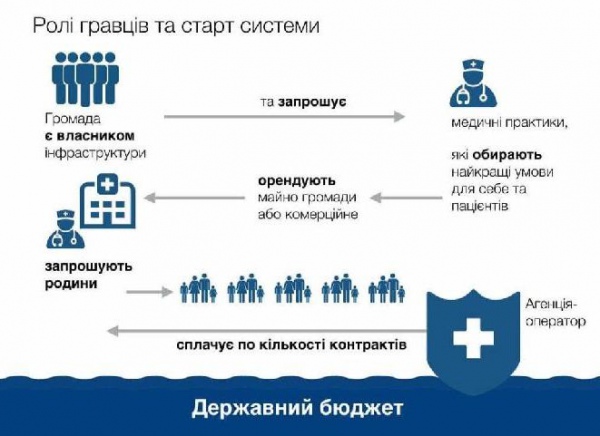
Це питання принципове для успіху реформи. Ми починаємо роботу над розробкою стандарту, який визначатиме первинну ланку. Національна агенція медичного страхування і постачальник первинної медичної допомоги укладуть договір, де одна сторона відповідатиме за стандарт, а друга – за фінансові умови. Все має бути чітко регламентовано.
Невдовзі стандарт буде розроблений, обговорений та прийнятий. З 1-го січня 2017 року ми почнемо розгортання системи змін на первинній ланці.
Хто контролюватиме відповідність медичним протоколам?
Контроль здійснює національна агенція медичного страхування, яка є незалежним центральним органом виконавчої влади.
На відміну від місцевої влади агенція не володіє фінансами, тому є неупередженою й може стежити за дотриманням угоди, стандарту, протоколів і фінансів.
 |
| Пацієнти матимуть пакет гарантованих медичних послуг, зможуть обирати лікаря та заклади, у яких лікуватимуться. Фото andresr/Depositphotos |
Національна агенція має бути органом виконавчої влади, державною установою чи спільним органом?
Згідно з постановою Кабміну, яка зараз знаходиться на погоджені, Національна агенція створюється у вигляді центрального органу виконавчої влади.
У кожній області України будуть працювати відділення агенції. Спочатку планували відкрити більше відділень, проте тоді знадобиться й більше коштів на адміністративні витрати. Тому буде відкрито по одному відділенню на область.
Одним із найважливіших показників хорошої роботи МОЗ має бути збільшення народжуваності на противагу рівня смертності. Які показники ефективності роботи охорони здоров’я можна побачити через рік?
Рівень народжуваності та смертності населення буде одним із показників. Окрім цього будуть показники зменшення фінансування, зменшення закупівлі ліків, бо люди не будуть хворіти.
Центр громадського здоров’я слідкуватиме за цією статистикою. Мета роботи центру – збирати статистику, втілювати програми профілактики, перевіряти, що всі мають вакцини та лабораторії працюють належним чином. У кожній області він матиме представництво.
Чи буде на законодавчому рівні щорічне обстеження українців?
До страховки будуть включені гарантовані послуги, серед яких – щорічне обстеження. Ми не можемо вимагати від людей проходити обстеження, оскільки це означатиме повернення до старої системи.
Проте ми будемо проводити просвітницьку роботу та пояснювати українцям, що регулярна діагностика є одним із основних способів попередити захворювання.
Згідно з рекомендаціями ВООЗ, примусове обстеження також не є економічно ефективним. Має обстежуватися той, хто має чіткі рекомендації. Сімейні лікарі нам будуть в цьому допомагати.
Чи є ризик, що сімейний лікар буде направляти лікуватися до тих лікарів, з якими він в добрих стосунках чи просто має домовленість?
На відміну від України, в західних системах охорони здоров’я немає практики, коли фахівці нехтують професіоналізмом на користь дружніх стосунків.
В Україні є проблема кумівства, як і проблема з корупцією. Не виключно, що такі випадки можуть траплятися, проте в новій системі вони будуть скоріше винятком, аніж правилом.
Страхова модель дозволить максимально відслідковувати рух коштів, які отримує лікар і це дозволить бачити, як часто до нього повертаються пацієнти й чи є він ефективним.
Чи будуть включені в страхову медицину закупка вартісного обладнання для лікування?
В 2017 році ми змінюємо систему фінансування первинної ланки, до якої не входять високоспеціалізовані процедури та апаратура.
Тому закупка вартісного обладнання фінансуватиметься так, як і раніше.
Згодом ми продовжимо реформи й вторинної та третинної ланок медицини та зможемо профінансувати таке обладнання.
Проте зараз ми також готові шукати кошти для таких потреб. Є благодійні фонди, специфічні бюджетні програми. Будемо спілкуватися окремо по кожному випадку та вирішувати проблему в специфічних потребах.
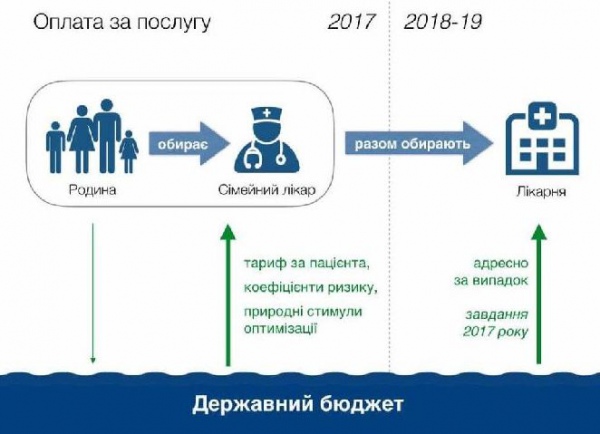 |
| Зміна системи фінансування буде відбуватися за принципом “гроші йдуть за пацієнтом” |
Зі зміною системи фінансування за принципом “гроші йдуть за пацієнтом” лікарі зможуть як відкривати приватну практику, так і працювати у центрах первинної медико-санітарної допомоги. Чи будуть компенсуватися кошти, які лікар витратить на оренду приміщення для прийому пацієнтів?
Ми маємо дати свободу лікарям самостійно обирати форму роботи. МОЗ максимально спростить процедуру ліцензування медичної практики.
Ми хочемо дати можливість всім на рівній основі брати участь у підписанні контрактів з Національною агенцію-розпорядником коштів. Міністерство не повинно надавати перевагу тій чи іншій формі, ми повинні оплатити за пацієнта, на цьому наша робота закінчена.
Чи перестає МОЗ бути головним розпорядником коштів? Як тоді їх контролювати?
Жодна західна країна не передбачає, щоб Міністерство охорони здоров’я розпоряджалося коштами. Це не є його функцією. В Україні також кошти підуть через систему національного страхування, а МОЗ буде розробляти політику.
Як молодому лікарю, який ще не має досвіду та репутації, створити власну базу клієнтів?
У розвинених країнах молоді лікарі перед тим, як напрацюють власну базу пацієнтів, тривалий час співпрацюють із досвідченими лікарями.
Молодим лікарям така практика допомагає набрати досвіду, досвідченим – обслуговувати більше пацієнтів. Система менторства допоможе лікарям бути не конкурентами, а колегами.
Україна також рухатиметься в цьому напрямку.
Шукайте деталі в групі Facebook








